जठरांत्र मार्गाचे सबम्युकोसल ट्यूमर (SMT) हे मस्क्युलॅरिस म्युकोसा, सबम्युकोसा किंवा मस्क्युलॅरिस प्रोप्रियामधून उद्भवणारे उंचवट्याचे घाव असतात आणि ते एक्स्ट्रा ल्युमिनल घाव देखील असू शकतात. वैद्यकीय तंत्रज्ञानाच्या विकासामुळे, पारंपरिक शस्त्रक्रिया उपचार पद्धती हळूहळू किमान आक्रमक उपचारांच्या युगात दाखल झाल्या आहेत, जसे की...एंडोस्कोपिक शस्त्रक्रिया आणि रोबोटिक शस्त्रक्रिया. तथापि, वैद्यकीय व्यवहारात असे दिसून येते की "शस्त्रक्रिया" सर्व रुग्णांसाठी योग्य नसते. अलिकडच्या वर्षांत, एंडोस्कोपिक उपचारांच्या मूल्याकडे हळूहळू लक्ष वेधले गेले आहे. एसएमटीच्या एंडोस्कोपिक निदान आणि उपचारांवरील चीनी तज्ञांच्या सहमतीची नवीनतम आवृत्ती प्रसिद्ध झाली आहे. या लेखात संबंधित ज्ञानाचा थोडक्यात आढावा घेतला जाईल.
१.एसएमटी साथीचे रोगाचे स्वरूपजोखीम
(1) एसएमची घटनापचनमार्गाच्या विविध भागांमध्ये T चे प्रमाण असमान असते आणि SMT साठी जठर हे सर्वात सामान्य ठिकाण आहे.
विविध घटनापचनसंस्थेच्या भागांचे वर्गीकरण असमान आहे, ज्यात वरच्या पचनमार्गाचा भाग अधिक सामान्य आहे. यापैकी २/३ जठरामध्ये आढळतात, त्यानंतर अन्ननलिका, लहान आतडे आणि मोठे आतडे यांचा क्रमांक लागतो.
(2) ऊतकविकृतिशास्त्रीयएसएमटीचे प्रकार गुंतागुंतीचे आहेत, परंतु बहुतेक एसएमटी सौम्य गाठी असतात आणि फक्त काहीच घातक असतात.
ए.एसएमटी मध्ये काहीही समाविष्ट नाहीस्थानभ्रष्ट स्वादुपिंडाच्या ऊती आणि नियोप्लास्टिक जखमा यांसारख्या नियोप्लास्टिक जखमा.
ब. अर्बुदजन्य विकारांमध्येगॅस्ट्रोइंटेस्टाइनल लेयोमायोमा, लायपोमा, ब्रुसेला एडेनोमा, ग्रॅन्युलोसा सेल ट्यूमर, श्वानोमा आणि ग्लोमस ट्यूमर हे बहुतेक सौम्य असतात आणि १५% पेक्षा कमी ऊतींच्या कर्करोगासारखे दिसू शकतात.
सी. जठरांत्र स्ट्रोमाएसएमटीमधील जीआयएसटी (GIST) आणि न्यूरोएंडोक्राइन ट्यूमर (NET) हे काही प्रमाणात घातक होण्याची क्षमता असलेले ट्यूमर आहेत, परंतु हे त्यांच्या आकार, स्थान आणि प्रकारावर अवलंबून असते.
डी. एसएमटीचे स्थान संबंधित आहेरोगशास्त्रीय वर्गीकरणानुसार: अ. अन्ननलिकेतील एसएमटीचा (SMT) लेयोमायोमा हा एक सामान्य रोगशास्त्रीय प्रकार आहे, जो अन्ननलिकेतील एसएमटीच्या ६०% ते ८०% असतो आणि तो अन्ननलिकेच्या मध्य आणि खालच्या भागांमध्ये होण्याची अधिक शक्यता असते; ब. जठरातील एसएमटीचे रोगशास्त्रीय प्रकार तुलनेने गुंतागुंतीचे आहेत, ज्यामध्ये जीआयएसटी (GIST), लेयोमायोमा यांचा समावेश होतो.एमए आणि एक्टोपिक स्वादुपिंड हे सर्वात सामान्य आहेत. गॅस्ट्रिक एसएमटीमध्ये, जीआयएसटी सर्वात सामान्यपणे पोटाच्या फंडस आणि बॉडीमध्ये आढळतो, लिओमायोमा सामान्यतः कार्डिया आणि बॉडीच्या वरच्या भागात असतो, आणि एक्टोपिक स्वादुपिंड सर्वात सामान्य आहेत. लायपोमा गॅस्ट्रिक अँट्रममध्ये अधिक सामान्य आहेत; सी. लायपोमा आणि सिस्ट ड्युओडेनमच्या उतरत्या आणि बल्बस भागांमध्ये अधिक सामान्य आहेत; डी. खालच्या गॅस्ट्रोइंटेस्टाइनल ट्रॅक्टच्या एसएमटीमध्ये, लायपोमा कोलनमध्ये प्रबळ असतात, तर एनईटी रेक्टममध्ये प्रबळ असतात.
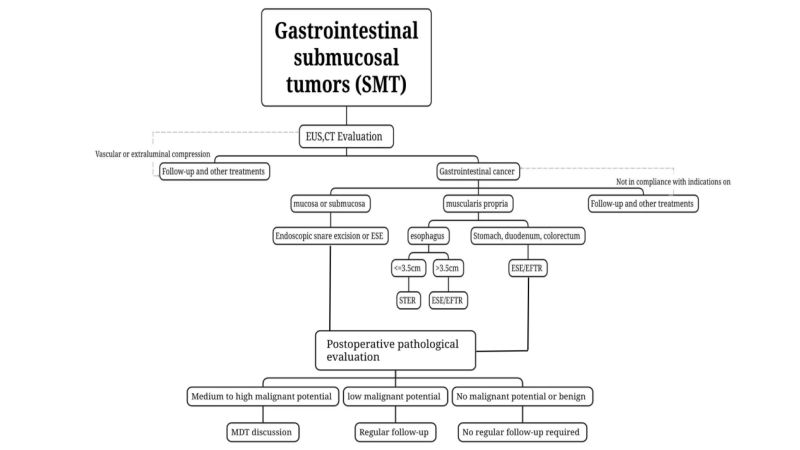
(3) ट्यूमरचे वर्गीकरण, उपचार आणि मूल्यांकन करण्यासाठी सीटी (CT) आणि एमआरआय (MRI) वापरा. संभाव्यतः घातक असण्याची शक्यता असलेल्या किंवा मोठ्या ट्यूमर (लांब) असलेल्या एसएमटी (SMT) साठी.व्यास > २ सेमी असल्यास, सीटी आणि एमआरआय करण्याची शिफारस केली जाते.
एसएमटीच्या निदानासाठी सीटी आणि एमआरआय यांसारख्या इतर इमेजिंग पद्धती देखील अत्यंत महत्त्वाच्या आहेत. त्या ट्यूमरच्या उद्भवण्याचे स्थान, वाढीचा नमुना, जखमेचा आकार, स्वरूप, लोब्युलेशनची उपस्थिती किंवा अनुपस्थिती, घनता, एकरूपता, एन्हांसमेंटची पातळी आणि सीमारेषा इत्यादी थेट दर्शवू शकतात, तसेच त्याची जाडी किती आहे आणि तिचे प्रमाण किती आहे हे शोधू शकतात.जठरांत्र मार्गाच्या भिंतीचे विस्तारण. सर्वात महत्त्वाचे म्हणजे, या इमेजिंग तपासण्यांद्वारे हे शोधता येते की, जखमेने लगतच्या संरचनांमध्ये आक्रमण केले आहे का आणि सभोवतालच्या पेरिटोनियम, लिम्फ नोड्स आणि इतर अवयवांमध्ये मेटास्टॅसिस आहे का. ट्यूमरचे क्लिनिकल ग्रेडिंग, उपचार आणि रोगनिदान मूल्यांकनासाठी ही मुख्य पद्धत आहे.
(4) ऊतींचे नमुने घेणे शिफारसित नाहीलायपोमा, सिस्ट आणि एक्टोपिक स्वादुपिंड यांसारख्या, पारंपरिक एंडोस्कोपी आणि ईयूएसच्या संयोगाने निदान करता येणाऱ्या सौम्य एसएमटीसाठी शिफारस केली आहे.
घातक असण्याची शक्यता असलेल्या जखमांसाठी किंवा जेव्हा EUS सह पारंपारिक एंडोस्कोपीद्वारे सौम्य किंवा घातक जखमांचे मूल्यांकन करता येत नाही, तेव्हा EUS-मार्गदर्शित फाइन-नीडल ॲस्पिरेशन/बायोप्सीचा (एंडोस्कोपिक अल्ट्रासोनोग्राफी मार्गदर्शित फाइन-नीडल) वापर केला जाऊ शकतो.शस्त्रक्रियेपूर्वीच्या पॅथॉलॉजिकल मूल्यांकनासाठी सुईने नमुना घेणे/बायोप्सी (EUS-FNA/FNB), म्युकोसल इन्सिजन बायोप्सी (MIAB) इत्यादी पद्धती वापरल्या जातात. EUS-FNA च्या मर्यादा आणि त्यामुळे एंडोस्कोपिक रिसेक्शनवर होणारा परिणाम लक्षात घेता, जे रुग्ण एंडोस्कोपिक शस्त्रक्रियेसाठी पात्र आहेत, त्यांच्यावर ट्यूमर पूर्णपणे काढता येईल याची खात्री करून, प्रगत एंडोस्कोपिक उपचार तंत्रज्ञान असलेल्या युनिट्समध्ये अनुभवी एंडोस्कोपिस्टद्वारे शस्त्रक्रियेपूर्वीचे पॅथॉलॉजिकल निदान न करता थेट एंडोस्कोपिक रिसेक्शन केले जाऊ शकते.
शस्त्रक्रियेपूर्वी पॅथॉलॉजिकल नमुने मिळवण्याची कोणतीही पद्धत आक्रमक असते आणि त्यामुळे श्लेष्मस्तराला इजा पोहोचते किंवा अधःश्लेष्मल ऊतींशी आसंजन होते, ज्यामुळे शस्त्रक्रियेची अडचण वाढते आणि संभाव्यतः रक्तस्त्राव, छिद्र पडण्याचा धोका वाढतो.प्रमाण आणि ट्यूमरचा प्रसार. त्यामुळे, शस्त्रक्रियेपूर्वी बायोप्सी करणे नेहमीच आवश्यक नसते. विशेषतः अशा एसएमटींसाठी (SMTs) ज्यांचे निदान ईयूएस (EUS) सह पारंपारिक एंडोस्कोपीद्वारे केले जाऊ शकते, जसे की लायपोमा, सिस्ट आणि एक्टोपिक स्वादुपिंड, त्यांच्यासाठी ऊतींचे नमुने घेण्याची आवश्यकता नसते.
२. एसएमटी एंडोस्कोपिक उपचारnt
(१) उपचाराची तत्त्वे
ज्या गाठींमध्ये लिम्फ नोड मेटास्टॅसिस (प्रसार) झालेला नसतो किंवा त्याचा धोका खूप कमी असतो, ज्या एंडोस्कोपिक तंत्रज्ञानाचा वापर करून पूर्णपणे काढून टाकता येतात, आणि ज्यात अवशिष्ट गाठ व पुनरावृत्तीचा धोका कमी असतो, अशा गाठींवर उपचार आवश्यक असल्यास एंडोस्कोपिक रिसेक्शन (छेदन) करणे योग्य ठरते. गाठ पूर्णपणे काढून टाकल्याने अवशिष्ट गाठ आणि पुनरावृत्तीचा धोका कमी होतो.एंडोस्कोपिक रिसेक्शन दरम्यान ट्यूमर-मुक्त उपचाराच्या तत्त्वाचे पालन केले पाहिजे आणि रिसेक्शन दरम्यान ट्यूमर कॅप्सूलची अखंडता सुनिश्चित केली पाहिजे.
(2) संकेत
i. शस्त्रक्रियापूर्व तपासणीद्वारे कर्करोग होण्याची शक्यता असलेले किंवा बायोप्सी पॅथॉलॉजीद्वारे पुष्टी झालेले ट्यूमर, विशेषतः जठरांत्र मार्गाशी संबंधित असण्याची शक्यता असलेले.शस्त्रक्रियेपूर्वीच्या मूल्यांकनानुसार ट्यूमरची लांबी ≤2cm असल्यास, पुनरावृत्ती आणि मेटास्टॅसिसचा धोका कमी असल्यास, आणि संपूर्ण रिसेक्शनची शक्यता असल्यास, ST चे एंडोस्कोपीद्वारे रिसेक्शन केले जाऊ शकते; जास्त व्यासाच्या ट्यूमरसाठी >2cm असल्यास, संशयित कमी-धोक्याच्या GIST साठी, जर शस्त्रक्रियेपूर्वीच्या मूल्यांकनातून लिम्फ नोड किंवा दूरस्थ मेटास्टॅसिस वगळण्यात आले असेल, आणि ट्यूमर पूर्णपणे रिसेक्ट केला जाऊ शकतो याची खात्री केली असेल, तर प्रगत एंडोस्कोपिक उपचार तंत्रज्ञान असलेल्या युनिटमध्ये अनुभवी एंडोस्कोपिस्टद्वारे एंडोस्कोपिक शस्त्रक्रिया केली जाऊ शकते.
ii. लक्षणयुक्त (उदा., रक्तस्त्राव, अडथळा) एसएमटी.
iii. ज्या रुग्णांच्या गाठी शस्त्रक्रियापूर्व तपासणीनुसार सौम्य असल्याचा संशय आहे किंवा पॅथॉलॉजीद्वारे याची पुष्टी झाली आहे, परंतु ज्यांचा नियमित पाठपुरावा करता येत नाही किंवा ज्यांच्या गाठी पाठपुराव्याच्या कालावधीत अल्पावधीत वाढतात आणि ज्यांना तीव्र इच्छा आहे...एंडोस्कोपिक उपचारासाठी ई.
(3) प्रतिबंध
i. मला झालेल्या जखमा ओळखालिम्फ नोड्स किंवा दूरच्या ठिकाणी चव तपासली गेली.
ii. स्पष्ट लिम्फ असलेल्या काही एसएमटीसाठीnodeकिंवा दूरस्थ मेटास्टेसिससाठी, पॅथॉलॉजी मिळवण्यासाठी बल्क बायोप्सी आवश्यक असते, ज्याला एक सापेक्ष प्रतिबंध मानले जाऊ शकते.
iii. तपशीलवार शस्त्रक्रियापूर्व तपासणीनंतरतपासणीअंती असे निश्चित झाले आहे की, रुग्णाची सर्वसाधारण प्रकृती खालावलेली असून एंडोस्कोपिक शस्त्रक्रिया शक्य नाही.
लायपोमा आणि एक्टोपिक स्वादुपिंड यांसारख्या सौम्य विकारांमुळे सामान्यतः वेदना, रक्तस्त्राव आणि अडथळा यांसारखी लक्षणे उद्भवत नाहीत. जेव्हा एसजर एमटी (MT) झीज, व्रण या स्वरूपात दिसून येत असेल किंवा अल्पावधीत झपाट्याने वाढत असेल, तर ती एक घातक गाठ असण्याची शक्यता वाढते.
(4) रिसेक्शन पद्धतीची निवडd
एंडोस्कोपिक स्नेअर रिसेक्शन: साठीशस्त्रक्रियेपूर्वीच्या EUS आणि CT तपासण्यांनुसार पोकळीत बाहेर डोकावणाऱ्या आणि स्नेअरच्या साहाय्याने एकाच वेळी पूर्णपणे काढता येणाऱ्या तुलनेने वरवरच्या SMT साठी एंडोस्कोपिक स्नेअर रिसेक्शनचा वापर केला जाऊ शकतो.
देशी आणि परदेशी अभ्यासांनी हे सिद्ध केले आहे की, २ सेमी पेक्षा कमी असलेल्या वरवरच्या एसएमटीमध्ये (SMT) हे सुरक्षित आणि प्रभावी आहे, ज्यामध्ये रक्तस्त्रावाचा धोका ४% ते १३% आणि छिद्र पडण्याचा धोका असतो.२% ते ७०% धोका.
एंडोस्कोपिक सबम्युकोसल एक्सकॅव्हेशन (ESE): २ सेमी किंवा त्याहून अधिक लांबीचा व्यास असलेल्या सबम्युकोसल ट्यूमरसाठी (SMTs) किंवा जर EUS आणि CT सारख्या शस्त्रक्रियापूर्व इमेजिंग तपासण्यांनी याची पुष्टी केली असेल तर.जेव्हा ट्यूमर पोकळीत बाहेर डोकावतो, तेव्हा गंभीर SMT च्या एंडोस्कोपिक स्लीव्ह रिसेक्शनसाठी ESE व्यवहार्य आहे.
ESE च्या तांत्रिक सवयींचे पालन करतेएंडोस्कोपिक सबम्युकोसल डिसेक्शन (ESD) आणि एंडोस्कोपिक म्युकोसल रिसेक्शनमध्ये, ट्यूमरच्या सभोवताली गोलाकार 'फ्लिप-टॉप' चीरा वापरून SMT ला झाकणारी म्युकोसा काढून टाकली जाते आणि ट्यूमर पूर्णपणे उघडा केला जातो. यामुळे ट्यूमरची अखंडता टिकवून ठेवणे, शस्त्रक्रियेची प्रभावीता वाढवणे आणि शस्त्रक्रियेदरम्यान होणाऱ्या गुंतागुंती कमी करणे हे उद्देश साध्य होतात. ≤१.५ सेमी आकाराच्या ट्यूमरसाठी, १००% संपूर्ण रिसेक्शन दर साध्य केला जाऊ शकतो.
सबम्यूकोसल टनेलिंग एंडोस्कोपिक रिसेक्टआयन, STER : अन्ननलिका, हायलम, जठराच्या मुख्य भागाची लहान वक्रता, जठराचा अँट्रम आणि गुदाशय यांमधील मस्क्युलॅरिस प्रोप्रियामधून उद्भवणाऱ्या SMT साठी, जिथे बोगदे (टनेल्स) स्थापित करणे सोपे असते आणि आडवा व्यास ≤ ३.५ सेमी असतो, STER ही पसंतीची उपचार पद्धत असू शकते.
STER हे पेरोरल एंडोस्कोपिक इसोफेजियल स्फिंक्टरोटॉमी (POEM) वर आधारित विकसित केलेले एक नवीन तंत्रज्ञान असून ते ESD तंत्रज्ञानाचाच एक विस्तार आहे.नोलॉजी. एसएमटी उपचारासाठी एसईआरटीचा एन ब्लॉक रिसेक्शन दर ८४.९% ते ९७.५९% पर्यंत पोहोचतो.
एंडोस्कोपिक पूर्ण-जाडीचे छेदनआयन, ईएफटीआर: याचा उपयोग अशा एसएमटीसाठी केला जाऊ शकतो जिथे बोगदा तयार करणे कठीण असते किंवा जिथे ट्यूमरचा कमाल आडवा व्यास ≥३.५ सेमी असतो आणि ते एसईआरटीसाठी योग्य नसते. जर ट्यूमर जांभळ्या पडद्याखाली डोकावत असेल किंवा पोकळीच्या बाहेर वाढत असेल, आणि शस्त्रक्रियेदरम्यान ट्यूमर सीरोसा थराला घट्ट चिकटलेला आढळल्यास व त्याला वेगळे करता येत नसल्यास, याचा वापर केला जाऊ शकतो. ईएफटीआरद्वारे एंडोस्कोपिक उपचार केले जातात.
छिद्राचे योग्य टाके घालणेEFTR च्या यशासाठी शस्त्रक्रियेनंतरची जागा महत्त्वाची असते. ट्यूमर पुन्हा उद्भवण्याचा धोका अचूकपणे तपासण्यासाठी आणि ट्यूमर पसरण्याचा धोका कमी करण्यासाठी, EFTR दरम्यान शस्त्रक्रियेने काढलेला ट्यूमरचा नमुना कापून बाहेर काढण्याची शिफारस केली जात नाही. जर ट्यूमरचे तुकडे करून काढणे आवश्यक असेल, तर ट्यूमर पसरण्याचा आणि त्याचे बीजारोपण होण्याचा धोका कमी करण्यासाठी प्रथम छिद्र दुरुस्त करणे आवश्यक आहे. काही टाके घालण्याच्या पद्धतींमध्ये यांचा समावेश आहे: मेटल क्लिप टाके, सक्शन-क्लिप टाके, ओमेंटल पॅच टाके तंत्र, मेटल क्लिपसह नायलॉन दोरी वापरून "पर्स बॅग टाके" पद्धत, रेक मेटल क्लिप क्लोजर सिस्टीम (ओव्हर द स्कोप क्लिप, OTSC), ओव्हरस्टिच टाके आणि जठरांत्राच्या जखमा दुरुस्त करण्यासाठी व रक्तस्त्राव हाताळण्यासाठी इतर नवीन तंत्रज्ञान इत्यादी.
(5) शस्त्रक्रियेनंतरच्या गुंतागुंती
शस्त्रक्रियेदरम्यान होणारा रक्तस्राव: असा रक्तस्राव ज्यामुळे रुग्णाच्या हिमोग्लोबिनची पातळी 20 g/L पेक्षा जास्त कमी होते.
शस्त्रक्रियेदरम्यान होणारा मोठ्या प्रमाणातील रक्तस्राव टाळण्यासाठी,मोठ्या रक्तवाहिन्या उघड्या पाडण्यासाठी आणि रक्तस्त्राव थांबवण्यासाठी इलेक्ट्रोकोग्युलेशन सुलभ करण्यासाठी शस्त्रक्रियेदरम्यान पुरेसे सबम्युकोसल इंजेक्शन दिले पाहिजे. शस्त्रक्रियेदरम्यान होणाऱ्या रक्तस्त्रावावर विविध इन्सिजन नाइफ, हेमोस्टॅटिक फोर्सेप्स किंवा मेटल क्लिप्स, आणि डिसेक्शन प्रक्रियेदरम्यान आढळलेल्या उघड्या रक्तवाहिन्यांचे प्रतिबंधात्मक हेमोस्टॅसिस करून उपचार केले जाऊ शकतात.
शस्त्रक्रियेनंतरचा रक्तस्राव: शस्त्रक्रियेनंतर होणारा रक्तस्राव रक्ताची उलटी होणे, काळ्या रंगाची विष्ठा होणे किंवा शौचातून रक्त पडणे या स्वरूपात दिसून येतो. गंभीर प्रकरणांमध्ये, रक्तस्रावी धक्का (हेमोरॅजिक शॉक) बसू शकतो. हे बहुतेकदा शस्त्रक्रियेनंतर १ आठवड्याच्या आत होते, परंतु शस्त्रक्रियेनंतर २ ते ४ आठवड्यांनी देखील होऊ शकते.
शस्त्रक्रियेनंतर होणारा रक्तस्त्राव अनेकदा याच्याशी संबंधित असतोशस्त्रक्रियेनंतर रक्तदाबावर योग्य नियंत्रण न राहणे आणि जठरातील आम्लामुळे उर्वरित रक्तवाहिन्यांची झीज होणे यांसारखे घटक. याव्यतिरिक्त, शस्त्रक्रियेनंतर होणारा रक्तस्राव हा आजाराच्या स्थानाशी देखील संबंधित असतो आणि तो जठराच्या खालच्या भागात (गॅस्ट्रिक अँट्रम) व गुदाशयाच्या खालच्या भागात (लोअर रेक्टम) अधिक सामान्यपणे आढळतो.
विलंबित छिद्रण: सामान्यतः पोट फुगणे, पोटदुखी वाढणे, पेरिटोनायटिसची लक्षणे, ताप या स्वरूपात दिसून येते आणि इमेजिंग तपासणीमध्ये पूर्वीच्या तुलनेत वायूचा संचय किंवा वायूचा संचय वाढलेला दिसतो.
हे मुख्यतः जखमांना नीट टाके न घालणे, गरजेपेक्षा जास्त इलेक्ट्रोकोग्युलेशन, खूप लवकर उठून फिरणे, खूप लवकर जेवणे, रक्तातील साखरेवर योग्य नियंत्रण नसणे आणि पोटातील आम्लामुळे जखमा झिजणे यांसारख्या घटकांशी संबंधित आहे. अ. जर जखम मोठी किंवा खोल असेल किंवा जखमेला भेगा पडल्या असतीलतीव्र स्वरूपाचे बदल झाल्यास, बेड रेस्ट आणि उपवासाचा कालावधी योग्यरित्या वाढवावा आणि शस्त्रक्रियेनंतर गॅस्ट्रोइंटेस्टाइनल डीकंप्रेशन करावे (खालच्या गॅस्ट्रोइंटेस्टाइनल ट्रॅक्टची शस्त्रक्रिया झालेल्या रुग्णांमध्ये एनल कॅनल ड्रेनेज करावे); ब. मधुमेही रुग्णांनी त्यांच्या रक्तातील साखरेवर काटेकोरपणे नियंत्रण ठेवावे; ज्यांना लहान छिद्रे आणि छाती व पोटातील सौम्य संसर्ग आहे, त्यांना उपवास, संसर्ग प्रतिबंधक आणि आम्लता कमी करणारे उपचार द्यावेत; क. ज्यांना इफ्युजन (द्रव साचणे) आहे, त्यांच्यासाठी क्लोज्ड चेस्ट ड्रेनेज आणि ॲबडॉमिनल पंक्चर केले जाऊ शकते. सुरळीत निचरा होण्यासाठी ट्यूब्स टाकाव्यात; ड. जर पारंपरिक उपचारानंतरही संसर्गाचे स्थान निश्चित करता येत नसेल किंवा तो गंभीर थोरॅकोॲबडॉमिनल संसर्गासोबत असेल, तर शक्य तितक्या लवकर सर्जिकल लॅपरोस्कोपी करावी आणि छिद्राची दुरुस्ती व ॲबडॉमिनल ड्रेनेज करावे.
वायूशी संबंधित गुंतागुंत: त्वचेखालील भागासहनियोस एम्फिसेमा, न्यूमोमेडियास्टिनम, न्यूमोथोरॅक्स आणि न्यूमोपेरिटोनियम.
शस्त्रक्रियेदरम्यान होणारा त्वचेखालील एम्फिसेमा (चेहरा, मान, छातीची भिंत आणि अंडकोषावर एम्फिसेमा म्हणून दिसून येतो) आणि मीडियास्टिनल न्यूमोफिसेमा (sगॅस्ट्रोस्कोपी दरम्यान एपिग्लॉटिसला सूज आलेली आढळू शकते, सहसा यासाठी विशेष उपचारांची आवश्यकता नसते आणि एम्फिसेमा सामान्यतः आपोआप बरा होतो.
गंभीर न्यूमोथोरॅक्स होतोशस्त्रक्रियेदरम्यान [श्वासमार्गाचा दाब शस्त्रक्रियेदरम्यान २० mmHg पेक्षा जास्त होतो]
(1mmHg=0.133kPa), SpO2<90%, आपत्कालीन बेडसाइड छातीच्या एक्स-रे द्वारे पुष्टी केलेले], बंद छाती ड्रेप केल्यानंतर शस्त्रक्रिया अनेकदा सुरू ठेवता येते.प्रतिमा.
शस्त्रक्रियेदरम्यान ज्या रुग्णांमध्ये स्पष्टपणे न्यूमोपेरिटोनियम आढळते, त्यांच्यामध्ये मॅकफार्लंड पॉईंटला टोचण्यासाठी न्यूमोपेरिटोनियम सुईचा वापर करावा.पोटाच्या उजव्या खालच्या भागात हवा काढून टाकण्यासाठी टोचून घ्या, आणि शस्त्रक्रिया संपेपर्यंत टोचण्याची सुई जागेवरच ठेवा, आणि नंतर कोणताही वायू बाहेर पडत नाही याची खात्री झाल्यावर ती काढून टाका.
जठरांत्र भगंदर: एंडोस्कोपी शस्त्रक्रियेमुळे झालेल्या गळतीद्वारे पचनद्रव छातीत किंवा उदरपोकळीत वाहतो.
अन्ननलिका-मध्यस्थानी भगंदर आणि अन्ननलिका-वक्षीय भगंदर हे सामान्यपणे आढळतात. एकदा भगंदर झाल्यावर, ते नियंत्रणात ठेवण्यासाठी छाती बंद ठेवून निचरा (closed chest drainage) करावा.सुरळीत निचरा होण्यासाठी आणि पुरेसा पोषण आधार देण्यासाठी. आवश्यक असल्यास, मेटल क्लिप्स आणि विविध बंद करण्याची उपकरणे वापरली जाऊ शकतात, किंवा संपूर्ण आवरण पुनर्वापरले जाऊ शकते. अवरोधित करण्यासाठी स्टेंट्स आणि इतर पद्धती वापरल्या जातात.भगंदर. गंभीर प्रकरणांमध्ये त्वरित शस्त्रक्रिया आवश्यक असते.
३. शस्त्रक्रियेनंतरचे व्यवस्थापन (फ)पाठपुरावा)
(1) सौम्य जखमा:विकृतिविज्ञानलिपोमा आणि लेयोमायोमा सारख्या सौम्य विकारांसाठी अनिवार्य नियमित पाठपुराव्याची आवश्यकता नसते असे सुचवते.
(2) दुर्भावनाविरहित एसएमटीमुंगीची क्षमता:उदाहरणार्थ, २ सेमी आकाराच्या रेक्टल एनईटी (NETs), आणि मध्यम व उच्च-जोखमीच्या जीआयएसटी (GIST) साठी, संपूर्ण स्टेजिंग केले पाहिजे आणि अतिरिक्त उपचारांचा (शस्त्रक्रिया, केमोरेडिओथेरपी, टार्गेटेड थेरपी) गांभीर्याने विचार केला पाहिजे. उपचार योजनेची आखणी बहुशाखीय सल्लामसलतीवर आणि वैयक्तिक आधारावर केली पाहिजे.
(3) कमी घातक क्षमता असलेले एसएमटी:उदाहरणार्थ, कमी जोखमीच्या GIST चे उपचारानंतर दर ६ ते १२ महिन्यांनी EUS किंवा इमेजिंगद्वारे मूल्यांकन करणे आवश्यक आहे आणि त्यानंतर वैद्यकीय निर्देशांनुसार उपचार केले पाहिजेत.
(4) मध्यम आणि उच्च घातक क्षमता असलेले एसएमटी:जर शस्त्रक्रियेनंतरच्या पॅथॉलॉजीमध्ये टाइप ३ गॅस्ट्रिक एनईटी, २ सेमी पेक्षा जास्त लांबीचे कोलोरेक्टल एनईटी, आणि मध्यम व उच्च-जोखमीचे जीआयएसटी यांची पुष्टी झाल्यास, संपूर्ण स्टेजिंग केले पाहिजे आणि अतिरिक्त उपचारांचा (शस्त्रक्रिया, केमोरेडिओथेरपी, टार्गेटेड थेरपी) गांभीर्याने विचार केला पाहिजे. उपचार योजनेची आखणी यावर आधारित असावी.[आमच्याबद्दल 0118.docx] बहुशाखीय सल्लामसलत आणि वैयक्तिक आधारावर.
आम्ही, जिआंग्शी झुओरुइहुआ मेडिकल इन्स्ट्रुमेंट कंपनी लिमिटेड, चीनमधील एक उत्पादक आहोत जे एंडोस्कोपिक उपभोग्य वस्तूंचे विशेषज्ञ आहोत, जसे कीबायोप्सी फोर्सेप्स, हेमोक्लिप, पॉलिप स्नेअर, स्क्लेरोथेरपी सुई, स्प्रे कॅथेटर, सायटोलॉजी ब्रश, गाइडवायर, दगड काढण्याची टोपली, नाकातील पित्त निचरा कॅथेटरइत्यादी, ज्यांचा मोठ्या प्रमाणावर वापर केला जातोईएमआर, ईएसडी,ईआरसीपीआमची उत्पादने सीई (CE) प्रमाणित आहेत आणि आमचे कारखाने आयएसओ (ISO) प्रमाणित आहेत. आमचा माल युरोप, उत्तर अमेरिका, मध्य पूर्व आणि आशियाच्या काही भागांमध्ये निर्यात केला गेला आहे, आणि त्याला ग्राहकांकडून व्यापक मान्यता आणि प्रशंसा मिळाली आहे!
पोस्ट करण्याची वेळ: १८ जानेवारी २०२४


